Traditionell och västerländsk medicin i Kina
Publicerat i Folkvett nr 2/2008.
Fredrik Wang är distriktsläkare utbildad i västerländsk och traditionell kinesisk medicin i Shanghai och på Karolinska institutet. Här redogör han för relationen mellan de två traditionerna och sjukvårdens organisation i Kina.
Folkvett skriver inte under på alla medicinska detaljer i denna artikel. Dock är bedömningen att det folkbildande värdet i en beskrivning av hur sjukvården i världens folkrikaste land fungerar är stort.
Dagens sjukvård i Kina präglas av samexistens mellan västerländsk medicin (VM) och traditionell kinesisk medicin (TCM). Den västerländska medicinen dominerar vardagen på de flesta sjukhus och vårdcentraler. Även på TCM-sjukhus spelar VM oumbärlig roll i verksamheten. TCM, som har utvecklats ur den kinesiska kulturen och filosofin, integreras fortlöpande med VM och fungerar numera som ett komplement i sjukvården. Detta mönster började utvecklas under 50-talet och gäller generellt sett i hela Kina.
Sjukvårdsinstitutioner
De flesta sjukhus i Kina är inriktade på den västerländska medicinen. Det gäller universitetssjukhus, provinssjukhus, regionsjukhus och vårdcentraler. På sjukhusen har man samma typer av vårdavdelningar som vi har i Sverige. Datortomografi, gastroskopi och ekokardiografi är vanliga undersökningsmetoder. Dessutom har varje sjukhus en TCM-avdelning där patienter erbjuds örtmedicin, akupunktur och tuina (kinesisk massage, som också kallas för akupressur i väst). Det bör också nämnas att det inte finns någon psykiatrisk vård på vanliga sjukhus. Varje medicinskt universitet har ett mentalsjukhus, och varje provins och region har ett centrum för förebyggande och vård av psykiatriska sjukdomar.
Ungefär en femtedel av landets cirka 120 medicinska universitet är TCM-universitet, som i sin tur har två eller tre universitetssjukhus knutna till sig. Dessutom har varje provins och region ett särskilt TCM-sjukhus. På dessa sjukhus integreras TCM med VM, men ändå används TCM i betydligt större omfattning än vad man gör på vanliga sjukhus. På de flesta TCM-sjukhus har man akutmottagning och avdelningar för invärtesmedicin, kirurgi, ortopedi, onkologi, gynekologi, pediatrik, ögonsjukdomar, öron-näsa-halssjukdomar samt hudsjukdomar. Dessutom finns naturligtvis också röntgenavdelning, klinisk fysiologi och klinisk kemi. De gymnastiska övningarna i taiji och qigong används inte som behandling på vare sig stora eller små sjukhus, utan betraktas som sjukdomsförebyggande. De utövas, som många vet, på gator och i parker, och även på vissa rehabiliteringscentra.
Patientperspektiv
De flesta patienter som söker vård i Kina brukar i första hand kontakta den västerländska medicinen. Efter att ha blivit undersökta, diagnostiserade och medicinskt eller kirurgiskt behandlade vill många höra vad en TCM-doktor säger om deras hälsotillstånd i syfte att få kompletterande behandling, vilket ofta kallas för tiaoli (”justering, balansering”). Det finns ofta en rad TCM-läkare med olika specialiteter som patienten kan välja mellan. Numera har väldigt många TCM-läkare dessutom VM-utbildning och arbetar egentligen med integrerad TCM-VM. Det händer även att läkare med bakgrund i VM skaffar sig TCM-kompetens.
Det finns kulturella och traditionella orsaker till att man söker TCM i Kina, men de rent medicinska skälen är viktigast. I Sverige används akupunktur ibland i stället för värktabletter. Förutom mot huvudvärk och migrän anser man i Kina att akupunktur även hjälper mot vissa andra neurologiska tillstånd, t.ex. ansikts- och halvkroppsförlamning.
Enligt TCM har cancerpatienter efter operationer och strålbehandlingar brist på qi (vilket kan översättas med ”livsenergi”). Biverkningar som t.ex. rubbningar i bl.a. magtarmkanalen efter cellgiftsbehandling är mycket vanliga. I Kina menar man örtmedicin och akupunktur har symtomlindrande effekt för dessa besvär.
Maginfluensa i form av framför allt diarré hos småbarn är mycket vanligt. Förutom vätskebehandling för att förebygga eventuell uttorkning och elektrolytrubbning kan föräldrar även be om ”mag-tuina för barn”. Denna typ av tuina används likaså för andra magsjukdomar hos barn, t.ex. malabsorption (bristfälligt upptag av näringsämnen, vitaminer och spårmetaller i tunntarmen) och förstoppning. Behandlingen brukar ske öppet och föräldrarna kan samtidigt lära sig massera för att mellan besöken själva kunna behandla barnet.
Historik
Innan den västerländska medicinen kom till Kina hade den traditionella medicinen funnits i cirka tretusen år. Den kinesiska medicinens grundläggande föreställningar, d.v.s. yin-yang-teorin, teorin om de fem elementen och jinluo-teorin (kroppens meridianer) baseras på gammal kinesisk filosofi.
Huangdi Neijing, ”Den Gule Kejsarens medicinska bibel”, sammanställdes under de sista seklen f.Kr. och är den viktigaste av de tidiga medicinska texterna. Den är fortfarande hörnstenen inom TCM. Boken består av en dialog mellan den mytologiske Gula Kejsaren och hans två kejserliga läkare. Kejsaren frågar om allt från medicinska teorier till klinisk praktik, från örtmedicin till akupunktur, från förklaringar av sjukdomsbild till val av behandlingsformer, från lindrande till förebyggande åtgärder. Han är så frågvis att de kejserliga doktorerna är tvungna att ge honom en fullständig bild av tidens medicinska kunskaper.
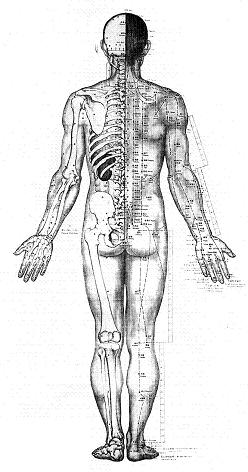
Fig 1: Meridianer enligt TCM
Sedan dess har tusentals medicinska böcker publicerats. Många framgångsrika läkare har skrivit en eller flera böcker om sina erfarenheter. På det sättet har TCM ständigt utvecklats. År 1026 skrev Wang Weiyi en handbok i akupunktur och lät gjuta akupunkturstatyer i naturlig storlek som karterade kroppsmeridianerna. År 1596 publicerade den välkände medicinaren och farmakologen Li Shizhen sin bok Bencao Gangmu, ”Handbok i farmakologi”. Han gick här igenom 1892 olika sorters naturläkemedel. Li sammanfattade, omkategoriserade och utökade den örtmedicinska farmakopén.
Den västerländska medicinen kom till Kina i mitten av 1800-talet. Det började med att västerländska missionärer med medicinsk bakgrund introducerade ”alternativa” sjukvårdsmetoder. Det väckte ett stort intresse inte minst bland de kinesiska läkarna, men också bland folket, hos myndigheterna och vid det kejserliga hovet. I början av 1900-talet hade västerländska kyrkor successivt etablerat barnavårdsverksamhet och små kliniker samt utbildning för sjuksköterskor framför allt i städerna, men även på landsbygden. Före mitten av 1900-talet fanns redan flera stora VM-sjukhus och medicinska universitet för läkar- och sjuksköterskeutbildning i Shanghai, Beijing och andra städer.
Senare delen av 1900-talet blev den period då TCM och VM kom att mötas på riktigt. Före 1950 hade TCM svårt att överleva i de stora kinesiska städerna. Däremot var den livaktig i små städer och på landsbygden där VM var mindre vanlig eller inte tillänglig alls. Under 1950-talet fick dock TCM en särskilt gynnad ställning som ledde till en unik medicinsk utveckling i Folkrepubliken. Eftersom VM hade hunnit rota sig djupt i Kina framträdde kontrasterna och motsättningarna mellan de bägge medicinska formerna desto tydligare. Samtidigt som TCM-högskolor och TCM-sjukhus dök upp i de stora städerna etablerades också VM i de små städerna och på landsbygden. Hur skulle de kunna existera tillsammans?
Integrerad medicin
Genom att jämföra symtombild, sjukdomsnamn och förklaring till uppkomst av sjukdomar har kinesiska läkare och forskare försökt bygga en bro mellan VM och TCM. De skapade ett jämförbart system för sjukdomsklassifikation, i vilket man strävar efter att varje sjukdomsdiagnos inom VM skall ha sin TCM-motsvarighet och vice versa. Detta anses vara fundamentalt för integrationen.
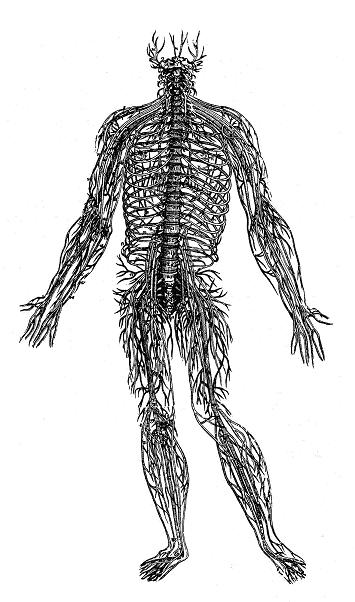
Fig 2: Spinalnerver enligt VM
Sjukdomen xiaoke har varit känd i Kina i många hundra år. Xiao betyder avmagring och ke törst. Idag använder även VM-läkare den här sjukdomsbeckningen för diabetes. Ett annat exempel är zhongfeng (slaganfall eller stroke), som egentligen betyder att bli ”angripen av vind”. Enligt TCM är orsaken till plötsligt insjuknande naturegenskapen vind. Fengshi är reumatism på kinesiska: feng betyder vind och shi fukt. Ordet rheuma, som myntades av Galenos (130-200 e.Kr.) efter Hippokrates, betyder ”flöde”. Uttrycket har sin grund i den betydelse man ansåg att kroppsvätskornas sammansättning hade för uppkomst av sjukdomen. Reumatisk ledinflammation förlöper vanligen i vad man kallar skov, som vind som kommer och går.
I Huangdi Neijing frågar kejsaren varför vissa blir sjuka medan andra inte drabbas alls under epidemierna. Läkarna svarar: ”qi bibehålls inne i människans kropp för att försvara sig mot xie. Om man blir attackerad av xie, är det naturligtvis ett tecken på att man lider brist på qi”. Nu menar man att qi (livsenergi) motsvarar immunförsvarsförmåga och xie är smittsamma ämnen såsom bakterier och virus.
Enligt teorin om de fem elementen (metall, trä, vatten, eld och jord) övervinner vattnet (njurar) elden (hjärta). Därför kan man stärka hjärtat genom att driva ut vatten. Idag använder vi urindrivande läkemedel för behandling av hjärtsvikt. Under klimakteriet lider kvinnor brist på östrogen, som enligt TCM har yin-egenskaper. När yin är svag blir yang stark. Därför, menar man, har kvinnor symptom som värmevallningar och retlighet, vilka är yang-egenskaper.
Det finns flera kinesiska naturläkemedel som anses qi-stärkande. Ginseng är en av dem. Röd ginseng från nordöstra Kina och Korea används för att förbättra blodcirkulationen och i blodproppsförebyggande och blodproppslösande syfte. Vissa farmakologiska effekter har påvisats i kinesiska naturläkemedel. Ett annat qi-stärkande medel, Dongchongxia Cao (torkad svamp Cordyceps sinensis som växer på kålmaskar), har intressanta farmakologiska effekter på bl.a. immunsystemet och nervsystemet.
Forskning kring jinluo-teorin enligt den moderna biomedicinska modellen hävdar att jinluo (vilket brukar översättas till meridian eller energikanal) med största sannolikhet representerar vår kropps perifera nervsystem. Att sticka med akupunkturnål i en akupunkturpunkt i t.ex. vaden medför en (minimal) mekanisk skada av lokal hud och underliggande muskler. Denna process leder till signalöverföring uppåt via vadnerverna till de ryggmärgsnivåerna där nerver från urinblåsan också ansluter sig. På det sättet sägs akupunkturen hjälpa mot smärtor i nedre delen av buken, exempelvis s.k. gynekologisk smärta.
Figur 1 visar att enligt TCM finns det 12 par meridianer i människokroppen, som hör ihop med 12 inre organ. Sex par meridianer börjar eller slutar i handen och går längs armen, och 6 andra par meridianer följer samman mönster, men i benet och foten. När alla dessa 12 meridianer passerar bålen går de parallellt med ryggraden. Figur 2 visar att enligt VM finns 31 par spinalnerver som går ut från ryggmärgen. Dessa nerver går i riktning tvärs mot ryggraden i bålen och en del av dem går vidare perifert längs armen och benet. Vi ser alltså att meridianerna överensstämmer delvis med nervsystemets anatomi, men inte helt och hållet.
Trots omfattande VM-forskning kring TCM och TCM-anpassning till VM har integrationen fått kritik. Det hävdas att de grundläggande TCM-teorierna är rent filosofiska. De är ungefärliga i makrovärlden och saknar konkret, synlig, mätbar materiell existens. I moderna medicinska studier vill man veta på cellulär och molekylär nivå hur naturlagar i människans kropp fungerar. Kritikerna anser att dessa gamla filosofiska teorier långt ifrån kan förklara människans fysiologi, cellbiologi och patologi enligt modern vetenskap.
En TCM-teori som aldrig har kunnat accepteras av den västerländska farmakologin är smakteorin, som är grundläggande i den kinesiska läran om örtmediciner. Enligt TCM har naturläkemedel fem smaker: stark, söt, sur (eller besk), bitter och salt. Dessa smaker anses relatera till medlens farmakologiska effekter, d.v.s. att starka preparat har sin huvudeffekt på lungorna och luftvägarna, söta preparat på mjälten, sura på levern, bittra på hjärtat och salta på njurarna. Även en del TCM-läkare i Kina ifrågasätter smakteorin som formulerades för tre tusen år sedan.
Tro och evidensbaserad medicin
Oavsett vilken form av läkekonst man utövar är slutligen den medicinska behandlingseffekten viktigast. Under 1980-talet grundade den brittiske epidemiologen Archie Cochrane evidensbaserad medicin (EBM), som försöker säkerställa medicinska sanningar. Enligt EBM utgör en systematisk översikt av ett flertal randomiserade (slumpmässiga), dubbelblinda kontrollerade studier (RCT-studie) det bästa beviset för huruvida en behandling fungerar eller inte. Samtidigt erkänner EBM sin begränsning, att inte allt inom medicinen kan mätas. Finns det inga kliniska RCT-studier gjorda så innebär det inte att en viss behandlingsmetod eller -medel inte fungerar. Tetracyklin är ett gammalt billigt antibiotikum. Vi tror att den fungerar fastän ingen vill satsa pengar på en RCT-studie. Ett annat exempel är att det nyligen visade sig att det välkända läkemedlet atenolol sannolikt ger placeboeffekt mot högt blodtryck.
Några år efter britterna öppnades Cochrane center i Beijing. Sommar 1999 samlades expertis i EBM och TCM från hela Kina för första gången i Guangzhou (Kanton) under en konferens, som anses som en ny milstolpe för modernisering av TCM och integrerad medicin. En örtkombination som innehåller pärlpulver och krysantem anses ha blodtryckssänkande effekt enligt tidigare kinesiska studier. Tiazid är väldokumenterat läkemedel mot högt blodtryck av urindrivande typ, används ofta som förstahandspreparat. En blandning av dessa två medel har funnits i marknaden. Konferensen efterlyste utbildningen i EBM för såväl läkarkåren som allmänheten i Kina.
Det kinesiska folket har starkt förtroende för den traditionella medicinen, som tros ha fungerat sedan minst tre tusen år i sjukvården i Kina. Samtidigt tror det också på västerländsk medicin och modern vetenskap. Kommer TCM fortsätta att existera tillsammans med VM i EBM-eran i framtidens Kina?
Delar av texten publicerades första gången i Kinarapport 2001:1, utgiven av Svensk-Kinesiska Föreningen.